Che cos’è e come si manifesta?
L’acne è una malattia infiammatoria delle ghiandole pilo-sebacee con formazione di comedoni (“punti neri e bianchi”) e pustole fino a cisti e noduli nei casi più gravi. Si sviluppa principalmente sul viso, ma anche in aree più estese come le spalle o il torace. Colpisce entrambi i sessi: durante l’adolescenza si manifesta più frequentemente nei giovani di sesso maschile (circa un ragazzo su due), mentre nella donna sono più comuni le forme post-adolescenziali con peggioramento del quadro clinico durante il periodo mestruale. La percentuale si riduce drasticamente negli adulti di età compresa tra i 30 e i 40 anni, ma può persistere o insorgere per la prima volta anche nell’adulto.
Come si formano i “brufoli”?
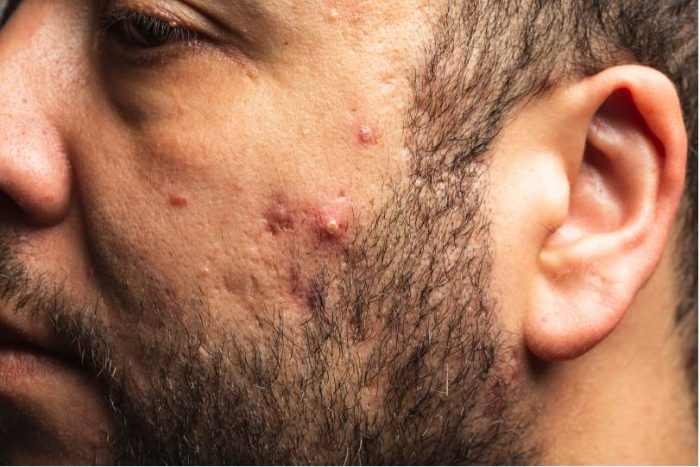
I follicoli piliferi si “ostruiscono” inizialmente per una eccessiva produzione di sebo da parte delle ghiandole sebacee (una sostanza che lubrifica i capelli e la pelle) ed una alterata proliferazione dei cheratinociti (le cellule normali che formano la pelle) in corrispondenza dei dotti delle ghiandole sebacee. Con il passare del tempo, questi elementi si accumulano fino alla formazione di un “tappo” visibile ad occhio nudo, chiamato comedone, che può essere aperto (“punto nero” perché formato da grassi ossidati) o chiuso (“punto bianco”). Un altro fattore che concorre allo sviluppo dell’acne, contribuendo all’infiammazione, è legato all’aumentata crescita di un batterio presente fisiologicamente follicolo, il Cutibacterium (o Propionibacterium) acnes. L’infiammazione subentra perche i derivati dei grassi sono pro-infiammatori e più tardivamente per l’intervento di risposte immunitarie. L’infiammazione si manifesta con arrossamenti e formazione di pus, e con il tempo, con la formazione noduli e cisti nei casi più gravi.
Quali sono le cause principali?
Diversi fattori sono incriminati nella genesi dell’acne:
- I cambiamenti ormonali durante l’adolescenza provocano un ingrandimento delle ghiandole sebacee ed aumento di produzione di sebo. Nella maggior parte dei pazienti, i livelli ormonali nel sangue sono comunque normali, ma le ghiandole sebacee sono molto più sensibili agli ormoni. Può essere associata alla sindrome dell’ovaio policistico nel sesso femminile, che inoltre comprende alterazioni del ciclo mestruale e segni e sintomi tipici di iperandrogenismo come irsutismo facciale o in altre zone del corpo.
- Fattori esterni, in particolare i dermocosmetici contenenti sostanze oleose, possono contribuire allo sviluppo dell’acne, per questo motivo si consigliano prodotti con sostanze acquose o “non comedogeniche”. Il tipo di detergenti e la frequenza con cui vengono utilizzati ogni giorno possono rendere la pelle più secca e suscettibile ad irritazione. Una pelle con sebo in eccesso ha bisogno di un’accurata igiene, ma lavare il viso troppo frequentemente rischia di peggiorare l’infiammazione.
Dieta e acne.
Ad oggi, non ci sono correlazioni tra acne e l’assunzione di cibi grassi e cioccolato.
Alcune ricerche hanno evidenziato che una dieta ad alto indice glicemico può avere un impatto sull’acne elevando la concentrazione di insulina nel sangue, che a sua volta stimola la produzione di sebo. Una dieta ad elevato contenuto di latte può essere associata ad un aumento del rischio di gravità dell’acne, dato che il latte stesso è un cibo ad alto indice glicemico. Anche in quest’ultimo caso l’associazione è molto debole e sono necessarie ulteriori conferme.
Nonostante l’idea diffusa che il sole possa “asciugare la pelle”, l’esposizione solare eccessiva sicuramente peggiora l’infiammazione, aumenta lo spessore dello strato corneo e la produzione di sebo. Il miglioramento iniziale rimane perciò temporaneo e di limitato beneficio. È importante utilizzare in spiaggia una crema solare non comedogenica, non oleosa e con alto fattore di protezione solare (SPF 30-50). Allo stesso modo, l’uso delle lampade solari può peggiorare la pelle acneica. In caso di trattamento anti-acne, chiedere consiglio al dermatologo prima di andare in vacanza perché alcune terapie non vanno d’accordo con il sole.
Fattori psicologici, come lo stress o il continuo grattamento delle lesioni, contribuiscono al peggioramento dell’acne.
Come si cura?
Il punto fondamentale è curare l’acne in modo che non si formino cicatrici che poi sono molto difficili da correggere!
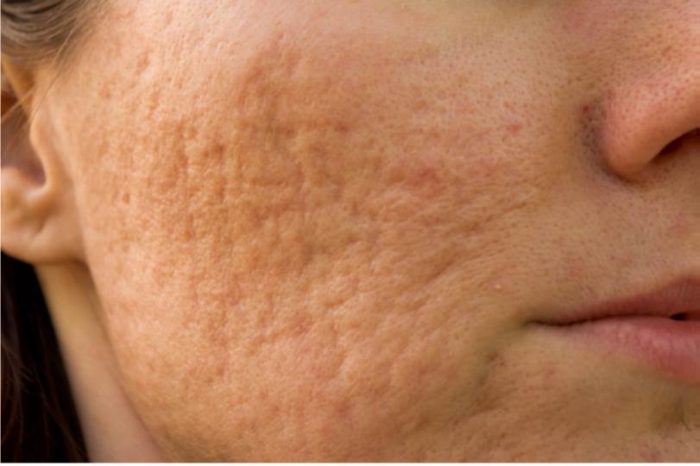 L’igiene giornaliera ha un ruolo rilevante, per cui è opportuno utilizzare detergenti con formulazioni specifiche. L’eccessiva sudorazione può aggravare l’acne ed è bene lavarsi dopo un’intensa sudata per prevenire l’irritazione della pelle già infiammata. Anche l’utilizzo di prodotti di make up non idonei possono peggiorare l’acne e bisogna scegliere con cura prodotti non comedogenici. È importantissimo non spremere o lesionare i “brufoli” perché si rischia di aumentare l’infiammazione, il rischio di infezione e la formazione di cicatrici.
L’igiene giornaliera ha un ruolo rilevante, per cui è opportuno utilizzare detergenti con formulazioni specifiche. L’eccessiva sudorazione può aggravare l’acne ed è bene lavarsi dopo un’intensa sudata per prevenire l’irritazione della pelle già infiammata. Anche l’utilizzo di prodotti di make up non idonei possono peggiorare l’acne e bisogna scegliere con cura prodotti non comedogenici. È importantissimo non spremere o lesionare i “brufoli” perché si rischia di aumentare l’infiammazione, il rischio di infezione e la formazione di cicatrici.
Spesso è necessario combinare più terapie a seconda della gravità del quadro clinico. Si utilizzano terapia dette “topiche”, come ad esempio creme o gel da applicare direttamente sulla pelle, oppure “sistemiche”, somministrate per bocca attraverso compresse o capsule.
L’acne lieve non infiammatoria (con comedoni e in assenza di arrossamento) si tratta con retinoidi topici applicandoli una volta al giorno alla sera. Spesso i pazienti sviluppano rossore ed irritazione per l’utilizzo di questi farmaci, ma la tolleranza migliora distanziando l’applicazione ogni due giorni. Qualora non fossero assolutamente tollerati, vi sono altri trattamenti topici esfolianti di grande aiuto a base di acido salicilico e acido glicolico.
L’acne lieve infiammatoria risponde molto bene alla combinazione di retinoidi, antibiotici topici (come clindamicina) e perossido di benzoile. Da ricordare che il perossido di benzoile può irritare la pelle, causare rossore e “sbiancare” vestiti, capelli e federe da letto.
Nelle forme moderate e severe i trattamenti topici non sono sufficienti, ed è necessario associare un farmaco sistemico. Si utilizzano antibiotici orali (minociclina, doxiciclina, limeciclina) soprattutto per le forme papulo-pustolose. La terapia ormonale con estro progestinici è utile nelle femmine ma richiede molto tempo (6 mesi) per mostrare efficace. Sia gli antibiotici orali che gli estro progestinici hanno un effetto transitorio e non risolutivo. L’isotretinoina è un retinoide per usi orale molto efficace, che inducendo atrofia della ghiandole sebacee è spesso risolutivo. E’ assolutamente controindicata in pazienti gravide o che vogliono pianificare una gravidanza, per il suo effetto teratogeno (causa malformazioni fetali). L’effetto collaterale più comune è la secchezza delle labbra e della cute.
Le cure termali con acque sulfuree
 Il servizio di dermatologia (l’equipe è coordinata dal professor Giampiero Girolomoni) prevede programmi per la diagnosi precoce, la prevenzione e la cura integrata e naturale dei disturbi della pelle. Le patologie della pelle oggi molto diffuse, come l’acne, traggono benefici dal trattamento termale con acqua sulfurea salsobromoiodica. L’azione viene svolta con la balneoterapia e anche con applicazione di vapore e fangature fredde per il trattamento di parti più o meno estese di cute. Ogni trattamento è sempre “naturale” e profondamente rispettoso della cute.
Il servizio di dermatologia (l’equipe è coordinata dal professor Giampiero Girolomoni) prevede programmi per la diagnosi precoce, la prevenzione e la cura integrata e naturale dei disturbi della pelle. Le patologie della pelle oggi molto diffuse, come l’acne, traggono benefici dal trattamento termale con acqua sulfurea salsobromoiodica. L’azione viene svolta con la balneoterapia e anche con applicazione di vapore e fangature fredde per il trattamento di parti più o meno estese di cute. Ogni trattamento è sempre “naturale” e profondamente rispettoso della cute.
 L’acqua di Terme di Sirmione unisce i benefici delle acque sulfuree a quelli delle acque salsobromoiodiche ed è estremamente tollerata dalle pelli molto sensibili. Ha un’efficace azione idratante che rafforza la barriera cutanea e una spiccata attività lenitiva oltre che alle azioni antinfiammatoria e antiossidante dell’idrogeno solforoso. Lo zolfo svolge un’azione anti-seborroica, esfoliante, anti-micotica e anti-batterica naturale che rende quest’acqua indicata anche nelle pelli grasse e soggette ad acne. Studi clinici hanno dimostrato un’efficacia significativa della balneoterapia con acqua sulfurea nelle malattie infiammatorie della pelle come la psoriasi e le dermatiti croniche inclusa la dermatite atopica.
L’acqua di Terme di Sirmione unisce i benefici delle acque sulfuree a quelli delle acque salsobromoiodiche ed è estremamente tollerata dalle pelli molto sensibili. Ha un’efficace azione idratante che rafforza la barriera cutanea e una spiccata attività lenitiva oltre che alle azioni antinfiammatoria e antiossidante dell’idrogeno solforoso. Lo zolfo svolge un’azione anti-seborroica, esfoliante, anti-micotica e anti-batterica naturale che rende quest’acqua indicata anche nelle pelli grasse e soggette ad acne. Studi clinici hanno dimostrato un’efficacia significativa della balneoterapia con acqua sulfurea nelle malattie infiammatorie della pelle come la psoriasi e le dermatiti croniche inclusa la dermatite atopica.
 Insieme all’acqua, il fango sulfureo salsobromoiodico è ideale per agire sugli inestetismi della pelle. La ricchezza di Cianobatterio aponinum del fango termale aumenta il potenziale anti-infiammatorio dell’acqua grazie alla ricchezza di interleuchina 10 e riequilibra il microbiota cutaneo.
Insieme all’acqua, il fango sulfureo salsobromoiodico è ideale per agire sugli inestetismi della pelle. La ricchezza di Cianobatterio aponinum del fango termale aumenta il potenziale anti-infiammatorio dell’acqua grazie alla ricchezza di interleuchina 10 e riequilibra il microbiota cutaneo.
[Autore : Dr. Giovanni Dalena]
Il Servizio Sanitario Nazionale riconosce 1 ciclo di 12 bagni in 12 sedute in un anno. Per usufruire di tali cure convenzionate è necessario che il proprio medico di base riporti sulla ricetta rossa “1 ciclo di bagni terapeutici” con diagnosi “acne” .
Prima di procedere alle cure viene effettuata presso lo stabilimento Virgilio una visita di ammissione da parte delle nostre dermatologhe. La visita deve essere prenotata anzitempo.
Per maggiori info visita il sito o chiama lo 0309904923 per prenotare.




